【完全攻略】心電図検定3級|放射線技師のための徹底解説

はじめに
「心電図検定3級って、どのくらい難しいの?」「放射線技師でも取れる?」——そんな疑問をお持ちの方も多いのではないでしょうか。
放射線技師にとって、心電図の知識は意外と使う場面が多い。CT・MRI検査における心電図同期、造影検査時のモニタリング、放射線治療における心臓線量管理など、心電図が読めると「あ、これ知ってる」という場面が確実に増えます。
本記事では、心電図検定3級の概要から具体的な学習方法まで、放射線技師の視点を交えて解説します。
本記事の内容
- 心電図検定3級の概要と合格率
- 心電図の基本波形と判読のポイント
- 3級で出題される重要な不整脈パターン
- 効率的な学習方法と推奨教材
- 臨床現場における心電図知識の活用
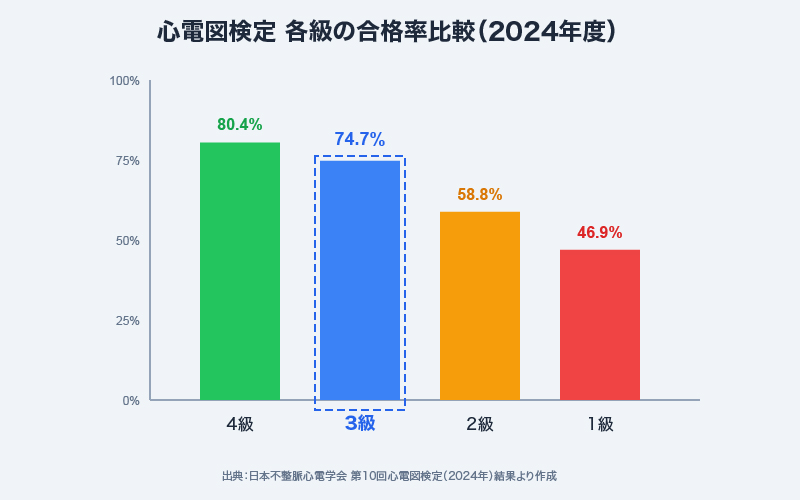
心電図検定3級の概要
心電図検定は、日本不整脈心電学会が主催する心電図判読能力の認定試験[ 1 ]。
試験基本情報
| 項目 | 内容 |
|---|---|
| 主催 | 日本不整脈心電学会 |
| レベル | 心電図の基礎〜中等度の判読力を有する者 |
| 主な対象者 | 一般臨床医、循環器勤務メディカルプロフェッショナル |
| 試験形式 | マークシート方式 |
| 出題数 | 50問 |
| 試験時間 | 90分 |
| 合格率 | 74.7%(2024年度実績) |
| 受験料 | 6,000円 |
2024年の第10回検定では、出願者7,238人、受検者6,398人のうち合格者は4,778人であった[ 1 ]。合格率約75%——しっかり対策すれば十分に手が届く試験といえます。
3級の出題範囲
3級では、12誘導心電図を題材として以下が出題
- 基本的な心電図所見
- 危険な不整脈の判読
- 臨床現場で遭遇頻度の高い不整脈
体感としては、基礎的な問題が約7割、応用問題が約3割といったところ
心電図の基礎知識
心電図の原理
心電図(ECG: Electrocardiogram)は、心臓の電気的活動を体表面から記録したものです。心臓は電気信号によって規則正しく収縮・拡張を繰り返しており、この電気活動を四肢および胸部に装着した電極で記録します。
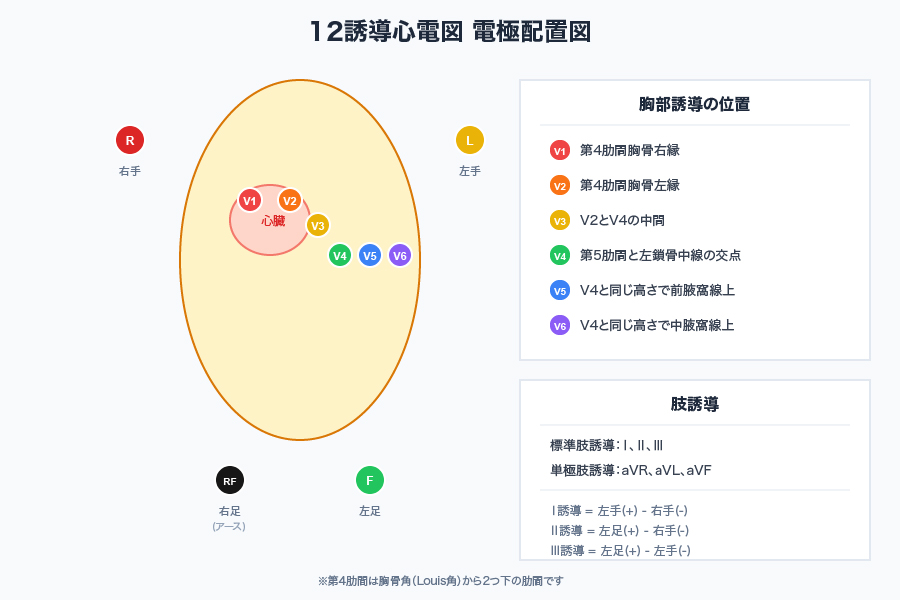
12誘導心電図
標準12誘導心電図では、以下の12種類の波形を記録
肢誘導(6誘導)
- 標準肢誘導:Ⅰ、Ⅱ、Ⅲ
- 単極肢誘導:aVR、aVL、aVF
胸部誘導(6誘導)
- V1〜V6
これらの誘導を組み合わせることで、心臓を立体的に観察することが可能となるのです。
心臓CT検査や心臓MRI検査で心電図同期を行う際、実際に技師が患者に電極を貼ることが多い。胸部誘導の位置を正確に理解していると、ポジショニングの精度や検査に対する理解度も上がる——地味だが確実に役立つ知識だと感じます。
夜間の心カテ対応だと放射線技師が12誘導を準備してる施設もあるかもしれません。
心電図波形の基本
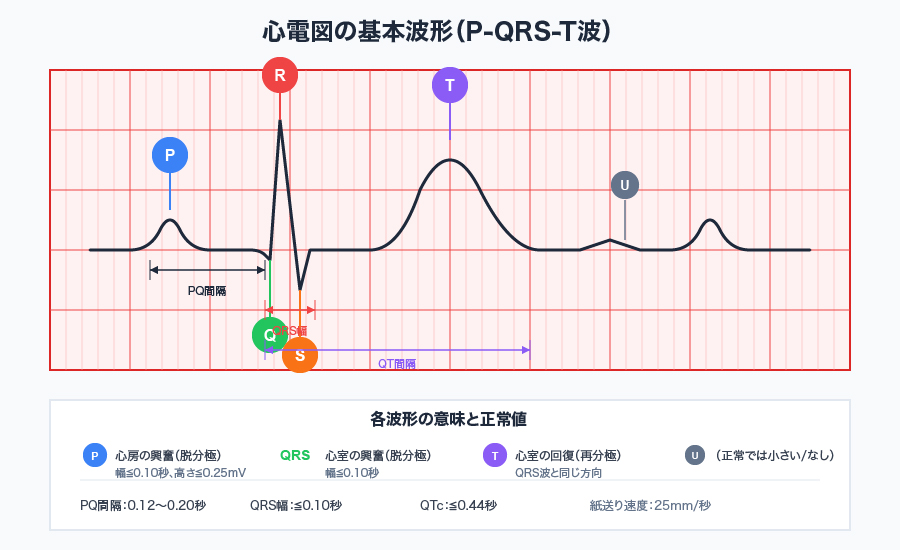
基本波形の構成
心電図は主にP波、QRS波、T波の3つの波で構成されます。
| 波形 | 意味 | 正常値 |
|---|---|---|
| P波 | 心房の興奮(脱分極) | 幅:0.10秒以下、高さ:0.25mV以下 |
| PQ間隔 | 心房から心室への伝導時間 | 0.12〜0.20秒 |
| QRS波 | 心室の興奮(脱分極) | 幅:0.10秒以下 |
| ST部分 | 心室全体の脱分極完了 | 基線と同じ高さ |
| T波 | 心室の回復(再分極) | QRS波と同じ方向 |
| QT間隔 | 心室の活動電位持続時間 | 補正QTc:0.44秒以下 |
各波形の臨床的意義
P波(心房の興奮)
P波は心房の脱分極を表す。洞結節からの電気刺激が心房を通過する際に生じる波。
確認ポイント
- P波の有無(洞調律の判定)
- 形態の一定性(心房異常の有無)
- Ⅱ誘導における極性(通常は陽性)
QRS波(心室の興奮)
QRS波は心室の脱分極を表し、心電図において最も振幅が大きい波形。いわば心電図の「主役」といえる存在です。
用語の定義
- Q波:最初の下向きの波
- R波:上向きの波
- S波:R波の後の下向きの波
なお、すべての心電図にQ波やS波が存在するわけではなく。小文字(q, r, s)は振幅が小さい波、大文字(Q, R, S)は振幅が大きい波を示します。
T波(心室の回復)
T波は心室の再分極を表し、興奮した心室が元の状態に戻る過程を反映。
異常所見の例
- 陰性T波(冠性T波):心筋梗塞、心肥大
- 尖鋭T波:高カリウム血症、急性心筋梗塞超急性期
- 平低T波:心筋虚血、電解質異常
心拍数の計算方法
心電図から心拍数を求める方法は、3級において必須の基本技能です。試験でも頻出なので、確実に押さえておきたい。
計算方法①:RR間隔による算出
心電図の記録紙は通常、紙送り速度25mm/秒で記録される。
- 1mm(小マス1個)= 0.04秒
- 5mm(大マス1個)= 0.2秒
計算式:
心拍数(bpm)= 60 ÷ RR間隔(秒)
計算方法②:300の法則
R波が太線(5mmごとの線)に重なる波形を探し、次のR波までの太線の数で計算する。これを覚えておくと、一瞬で概算できて便利。
| 太線の数 | 心拍数 |
|---|---|
| 1 | 300 bpm |
| 2 | 150 bpm |
| 3 | 100 bpm |
| 4 | 75 bpm |
| 5 | 60 bpm |
| 6 | 50 bpm |
試験では定規またはデバイダーの持ち込みが可能。メディカルデバイダーがあると、RR間隔の測定がグッと楽に。
3級頻出の不整脈パターン
心電図検定3級では、以下の不整脈の判読が重要である。ここが得点源になるので、しっかり覚えておきましょう。
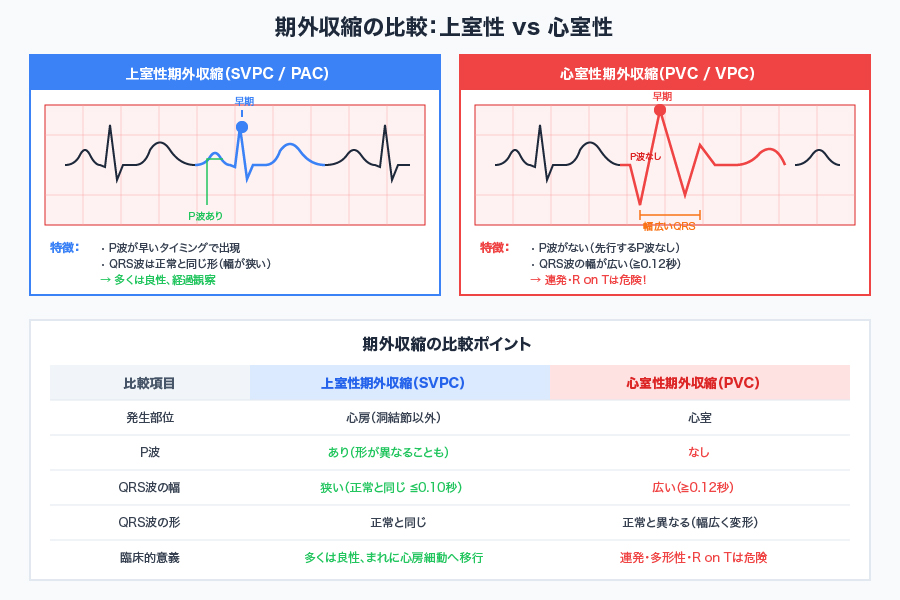
1. 期外収縮(Premature Contraction)
期外収縮は最も頻繁に認められる不整脈であり、30歳を超えるとほとんどの成人に出現する[ 2 ]。つまり、ほぼ全員が持っている「普通の不整脈」ともいえる。
上室性期外収縮(SVPC/PAC)
- 特徴:P波が早いタイミングで出現
- QRS波:正常と同形態(幅が狭い)
- 臨床的意義:多くは良性、稀に心房細動へ移行
心室性期外収縮(PVC/VPC)
- 特徴:P波がない、QRS波が幅広い
- QRS波:正常と異なる形態(幅が広い)
- 危険な所見:連発、多形性、R on T
Lown分類(重症度分類):
| Grade | 所見 |
|---|---|
| 0 | PVCなし |
| 1 | 散発性PVC(30回/時未満) |
| 2 | 頻発性PVC(30回/時以上) |
| 3 | 多形性PVC |
| 4a | 2連発 |
| 4b | 3連発以上 |
| 5 | R on T型 |
2. 心房細動(AF:Atrial Fibrillation)
心房細動は日本における推定患者数が100万人を超える、いわば「国民病」ともいえる不整脈である[ 3 ]。
心電図の特徴
- P波の消失(f波:細かく不規則な基線の動揺)
- RR間隔の完全不規則(絶対性不整脈)
- QRS波は通常正常
臨床的重要性
- 脳梗塞リスクが約5倍に上昇[ 3 ]
- 心不全の原因となる
- 高齢者に多い(80代男性:8.10%、80代女性:3.52%)
注意すべきは、心房細動患者の約4割は無症状という点。健診の心電図で「たまたま見つかる」ことも多いため、見逃さない目を養っておきたい。
3. 心房粗動(AFL:Atrial Flutter)
心電図の特徴
- P波の消失(F波:鋸歯状の規則的な波)
- 心房興奮は250〜350回/分
- 通常2:1〜4:1で心室に伝導
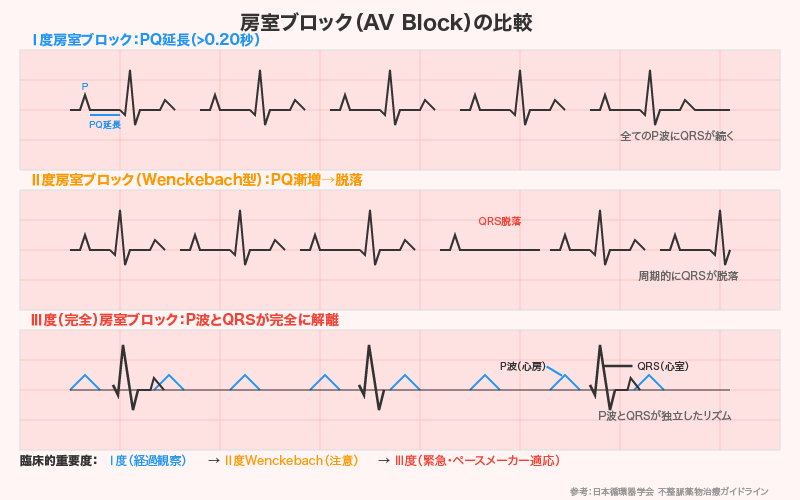
4. 房室ブロック
房室ブロックは、心房から心室への電気伝導が障害される状態[ 2 ]。程度によってⅠ度〜Ⅲ度に分類されます。
Ⅰ度房室ブロック
- 特徴:PQ間隔が0.20秒以上に延長
- 臨床的意義:軽度、多くは無症状
Ⅱ度房室ブロック
Wenckebach型(Mobitz I型):
- PQ間隔が徐々に延長し、QRS波が脱落
- リズムに「周期性」があるのが特徴
Mobitz II型:
- PQ間隔は一定で、突然QRS波が脱落
- 完全房室ブロックへの移行リスクあり——要注意
Ⅲ度房室ブロック(完全房室ブロック)
- 特徴:P波とQRS波が完全に解離。心房興奮がブロックされ心室に伝導されず、心室は心室調律により興奮している状態。
- 臨床的意義:循環動態が落ち着いていても急激に増悪する恐れあり、緊急性高。ペースメーカー適応。原因としては心筋梗塞がある。
5. 致死性不整脈——これは絶対に見逃すな
心室頻拍(VT:Ventricular Tachycardia)
- 定義:心室性期外収縮が3拍以上連続
- 心拍数:150〜200回/分程度
- QRS波:幅広い(0.12秒以上)
- 緊急性:高い(心室細動へ移行リスク)
心室細動(VF:Ventricular Fibrillation)
- 特徴:P波もQRS波も識別不能な不規則波形
- 臨床的意義:心停止状態、直ちに除細動が必要
- 対応:AEDによる電気的除細動
心室細動は心臓突然死の原因の約8割を占める[ 2 ]。この波形を見たら、迷わず緊急対応。試験でも臨床でも、最優先で覚えるべき波形です。
ST変化の判読
ST上昇
ST上昇は貫壁性虚血(心筋梗塞)の重要な所見。
判定基準:
- 2誘導以上で1mm以上のST上昇
- 対側誘導でのST低下(鏡面像変化)
梗塞部位と誘導の対応
| 梗塞部位 | ST上昇誘導 | 責任血管 |
|---|---|---|
| 前壁 | V1〜V4 | 左前下行枝 |
| 側壁 | Ⅰ、aVL、V5、V6 | 左回旋枝 |
| 下壁 | Ⅱ、Ⅲ、aVF | 右冠動脈 |
この対応表、試験でも臨床でも頻出。しっかり頭に入れておきましょう。
ST低下
ST低下は心内膜下虚血を示唆する。
- 労作性狭心症の発作時
- 不安定狭心症
- 非ST上昇型心筋梗塞(NSTEMI)
効率的な学習方法
STEP 1:基礎固め(1〜2週間)
推奨教材
- YouTube「心電図検定対策講座」
習得目標
- 基本波形(P-QRS-T)の意味
- 正常心電図の特徴
- 心拍数の計算方法
まずはここをしっかり固める。基礎なくして応用なし。
STEP 2:公式問題集による演習(2〜3週間)
必須教材
学習方法
- 全問題を通して解く(1周目)
- 解説を精読する
- 誤答問題をノートにまとめる
- 2〜3周繰り返す
公式問題集を3周すれば、試験の7〜8割は自信を持って解答できるレベルに到達するはずです。
逆に言えば、公式問題集を制する者が試験を制するという事です。
STEP 3:弱点補強(1週間)
追加推奨教材
おすすめ参考書
動画教材
- 心電図マイスターチャンネル
https://www.youtube.com/@ecg_meister - Dr. Kihei Yoneyama 心臓のお医者さん
https://www.youtube.com/@kiheyyoneyama
試験当日の準備
持ち物:
- 受験票
- 筆記用具
- メディカルデバイダー(または定規)
- 時計
時間配分:
- 50問を90分で解答
- 1問あたり約1分40秒
- 分からない問題は印をつけて後回し——深追い厳禁
放射線技師における心電図知識の活用
CT検査
心臓CT(冠動脈CT)
- 心電図同期撮影にモニタリングは必須
- 不整脈は画質低下の原因となる
- 期外収縮の出現タイミング予測
造影CT検査
- 心房細動患者は心機能低下の可能性
- 造影剤注入速度の調整が必要な場合がある
放射線治療
心臓線量管理
- 胸部・縦隔の照射では心臓が照射野に含まれる
- 心電図による照射中の心機能モニタリング
- 照射野設定の参考情報
救急対応
放射線技師も救急医療の一員です。いざという時のために、以下は押さえておきましょう
- 致死性不整脈(VT、VF)の波形
- 急性心筋梗塞の心電図所見
- 緊急時の連絡体制
疫学データ
心房細動の年齢別有病率
| 年齢 | 男性 | 女性 |
|---|---|---|
| 30代 | 0.06% | 0.01% |
| 40代 | 0.23% | 0.02% |
| 50代 | 0.99% | 0.08% |
| 60代 | 2.97% | 0.44% |
| 70代 | 5.61% | 1.31% |
| 80代 | 8.10% | 3.52% |
日本人間ドック学会誌掲載データ[ 4 ]
年齢とともに有病率が上昇するのが一目瞭然。高齢化社会において、心房細動の重要性は増す一方。
心房細動と脳梗塞リスク
心房細動患者の脳卒中リスクは約5倍に上昇する[ 3 ]。
- 日本の心房細動推定患者数:約100〜170万人
- 2030年には108万人を超えると予測
- 心原性脳塞栓症(脳梗塞の重症型)の主要原因
まとめ
合格のための3つのポイント
- 基礎の習得:基本波形(P-QRS-T)の理解、正常値の暗記、心拍数計算の習得
- 公式問題集の反復:最低3周の演習、解説の精読、誤答のノートまとめ
- 致死性不整脈の確実な記憶:心室細動(VF)、心室頻拍(VT)、完全房室ブロック
放射線技師としての意義
心電図検定3級の取得により、以下の効果が期待できる
- CT・MRI検査・放射線治療における心電図同期撮影・モニタリングの理解向上
- 多職種連携におけるコミュニケーション能力の向上
- キャリアアップに寄与する客観的資格
- 不整脈を有する患者への適切な対応
心電図が読めると、日々の業務の「解像度」が上がる。ぜひチャレンジしてみて下さい。
心電図検定3級 理解度確認問題
矢印をクリックすると解答が表示されます。
P波です。
P波は心房の脱分極(興奮)を表します。正常なP波は、Ⅱ誘導で上向き(陽性)で、幅0.12秒以下、高さ0.25mV以下です。
補足: QRS波群は心室の脱分極、T波は心室の再分極を表します。
60〜100回/分です。
60回/分未満を徐脈、100回/分を超えると頻脈と呼びます。ただし、スポーツ選手などでは安静時50回/分程度でも正常なことがあります。
6誘導です。
四肢誘導には以下が含まれます:
• 双極誘導: Ⅰ、Ⅱ、Ⅲ誘導(3誘導)
• 単極誘導: aVR、aVL、aVF誘導(3誘導)
補足: 胸部誘導はV1〜V6の6誘導で、合計12誘導となります。
0.12〜0.20秒(3〜5mm)です。
PQ間隔は、心房の興奮開始から心室の興奮開始までの時間を表し、房室結節での伝導時間を反映します。
• 0.20秒超:Ⅰ度房室ブロック
• 0.12秒未満:WPW症候群などの副伝導路の可能性
脚ブロックまたは心室内伝導障害が疑われます。
正常なQRS幅は0.06〜0.10秒です。0.12秒以上に延長する主な原因:
• 右脚ブロック(RBBB)
• 左脚ブロック(LBBB)
• 心室性期外収縮(PVC)
• 心室頻拍
赤色です。
標準的な電極の色配置(覚え方:「赤黄緑黒」):
• 右手:赤(R) – Right(右)のR
• 左手:黄(L) – Left(左)のL
• 左足:緑(F) – Foot(足)のF
• 右足:黒(N) – アース電極
急性心筋梗塞(AMI)です。
ST上昇は心筋虚血または壊死の重要な所見です。特に:
• 隣接する2誘導以上でST上昇
• 胸痛などの症状を伴う場合
は、直ちに医師に報告し、緊急対応が必要です。
補足: ST低下は心筋虚血、狭心症などで見られます。
P波が消失し、f波(細動波)が出現、RR間隔が不整
心房細動の主な特徴:
• P波が消失
• 基線の細かい揺れ(f波、350〜600回/分)
• 絶対性不整脈(RR間隔が完全に不規則)
• QRS波群は正常幅(心室の興奮は正常)
重要: 血栓塞栓症のリスクがあるため、抗凝固療法が必要な場合があります。
P波とQRS波群が完全に解離している
完全房室ブロックの特徴:
• P波とQRS波群の間に一定の関係がない(房室解離)
• P-P間隔は規則的
• R-R間隔も規則的だが、P-P間隔とは無関係
• 心拍数は通常40〜60回/分程度(補充収縮による)
緊急性: ペースメーカー植込みの適応となることが多い
以下の対処を順に試みます:
1. 患者さんへの声かけ
• 「力を抜いてリラックスしてください」
• 「会話は控えてください」
2. 体位の工夫
• 膝の下に枕を入れる
• 腕の下にタオルを敷く
3. 電極の確認
• 電極の密着度を確認
• 必要に応じて電極を貼り直す
4. 環境の確認
• 室温が適切か(寒すぎないか)
• 患者さんの不安を軽減
学習のポイント
これらの問題は、心電図検定3級で頻出する基本的な知識です。全問正解を目指して、繰り返し復習しましょう。実際の検定では、波形判読問題も出題されるため、多くの症例を見て経験を積むことが重要です。
参考文献
[ 1 ] 日本不整脈心電学会. 心電図検定公式サイト.
https://www.ecg-exam.org/
[ 2 ] 日本循環器学会/日本不整脈心電学会. 不整脈の診断とリスク評価に関するガイドライン(2022年改訂版). Circ J. 2022;86(Suppl I):1-84.
[ 3 ] 日本循環器学会/日本不整脈心電学会. 不整脈薬物治療ガイドライン(2020年改訂版). Circ J. 2020;84(11):2061-2143.
[ 4 ] 日本人間ドック学会. 標準 12 誘導心電図検診判定マニュアル(2023 年度版).
[5] 厚生労働省. 労働安全衛生法に基づく定期健康診断.













」を突破する実戦技術-640x360.jpg)











.jpg)